Celulele care te apără au degete invizibile. Și abia acum le putem vedea
Microscoape de ultimă generație dezvăluie cum celulele imunitare ating, testează și ucid celulele bolnave, la o scară pe care nimeni nu o bănuia. Iar asta ar putea schimba modul în care tratăm cancerul.

Închide ochii și imaginează-ți o celulă imunitară. Probabil ai în minte ceva rotund, albicios, plutind leneș prin sânge ca o meduză microscopică. Greșit. Celulele tale imunitare sunt niște mașinării de recunoaștere și ucidere de o complexitate pe care abia acum începem să o înțelegem. Și când spun „abia acum", nu e o figură de stil: până de curând, instrumentele noastre pur și simplu nu aveau rezoluția necesară pentru a vedea ce se întâmplă la suprafața lor.
La conferința WIRED Health din aprilie 2026, imunologul Daniel Davis de la Imperial College London a prezentat imagini care arată ceva ce niciun manual de biologie nu a descris până acum cu adevărat: protuberanțe nanometrice, niște „degete" minuscule, pe care celulele imunitare le întind ca să atingă celulele vecine și să decidă, în fracțiuni de secundă, dacă acelea sunt prietene sau dușmane. E ca și cum ai descoperi că mâna ta are, de fapt, alte o sută de degete invizibile, fiecare specializat pe altceva. Iar descoperirea asta nu e doar frumoasă sub microscop: ar putea schimba felul în care tratăm cancerul.
Sinapsele invizibile: când celulele vorbesc într-un limbaj pe care nu-l auzeam
Davis și echipa lui au descoperit ceea ce ei numesc „sinapsa imunologică": un punct de contact între o celulă imunitară și o celulă țintă, unde zeci de molecule proteice diferite se organizează într-un tipar precis. Gândește-te la asta ca la o strângere de mână, dar una în care fiecare deget transmite un mesaj diferit. Unele molecule spun „ești sănătos", altele spun „ești suspect", iar altele trimit semnalul nuclear: „te ucid acum".
Termenul „sinapsă" e împrumutat, evident, din neurologie, unde descrie joncțiunea dintre doi neuroni. Dar sinapsele imunologice sunt, într-un fel, mai spectaculoase decât cele neuronale. Un neuron transmite un semnal electric. O celulă imunitară, la sinapsa ei, face simultan recunoaștere moleculară, transmitere de semnale chimice și, dacă e cazul, injectează granule toxice direct în celula bolnavă. E ca diferența dintre a trimite un SMS și a conduce simultan o anchetă penală, un interogatoriu și o execuție.
„Nu exista o ipoteză care ne-a condus la descoperirea asta", a spus Davis la WIRED Health. „Am văzut pur și simplu lucruri întâmplându-se sub microscop." Asta e o frază care merită subliniată, pentru că spune ceva despre natura științei pe care publicul general o înțelege rar: uneori, descoperirile nu vin din teorie, ci din simplul fapt că ai un instrument suficient de bun ca să vezi ce era deja acolo.
Microscoape cu rezoluție sub limita difracției luminii, tehnici de fluorescență cu molecule unice, cryo-microscopie electronică: toate acestea au făcut posibilă vizualizarea unor structuri de câțiva nanometri. Un nanometru e un milionime de milimetru. Ca să pui asta în perspectivă: dacă un fir de păr ar avea grosimea unui teren de fotbal, un nanometru ar fi o furnică pe marginea terenului. Și la această scară, celulele imunitare își desfășoară niște structuri pe care nimeni nu le-a bănuit.
Degetele care palpează boala
Cea mai surprinzătoare descoperire, cel puțin pentru mine, e legată de acele protuberanțe nanometrice. Davis le descrie ca pe niște degete minuscule pe care celula imunitară le scoate în momentul în care ia contact cu o altă celulă. Nu e un contact pasiv, de tipul „s-au ciocnit două bile de biliard". E un contact activ, investigativ, aproape inteligent. Celula imunitară „pipăie" suprafața celulei vecine, citind moleculele de pe ea ca un orb care citește Braille.
Această citire se face prin molecule numite receptori, care recunosc fragmente de proteine expuse pe suprafața celulelor. Dacă fragmentele aparțin corpului sănătos, celula imunitară se retrage. Dacă fragmentele sunt anormale, fie pentru că celula e infectată cu un virus, fie pentru că s-a transformat în celulă canceroasă, celula imunitară trece la atac. Dar procesul de decizie nu e instantaneu, iar detaliile lui, la nivel nanometric, sunt cele care acum se dezvăluie.
Ce se întâmplă după ce celula imunitară ucide o celulă bolnavă e, de asemenea, fascinant și prost înțeles. Celula ucigașă trebuie să se dezlipească de cadavrul celular și să se mute la următoarea țintă. Procesul ăsta de „dezlipire și reangajare" era, până recent, o cutie neagră. Echipa lui Davis a reușit să-l observe în detaliu, și se pare că viteza și eficiența cu care o celulă imunitară trece de la o țintă la alta contează enorm pentru succesul răspunsului imun. O celulă care „se blochează" pe un cadavru celular pierde timp prețios, în care alte celule canceroase se pot divide.
Anticorpi redesignați: cum construiești o punte moleculară între ucigaș și cancer
Aici povestea devine cu adevărat interesantă din perspectivă terapeutică. Laboratorul lui Davis colaborează cu Bristol Myers Squibb, unul dintre giganții farmaceutici care investesc masiv în imunoterapie, pentru a explora o idee simplă în principiu dar diabolică în detalii: dacă putem vedea cum se organizează moleculele la sinapsa imunologică, putem oare rearanja acele molecule ca să facem celulele imunitare mai eficiente?
Instrumentul pe care îl folosesc sunt anticorpii reinginerizați. Un anticorp natural are formă de Y: cele două brațe superioare se leagă de un antigen specific, iar tulpina activează diverse mecanisme imune. Echipa lui Davis experimentează cu anticorpi modificați care funcționează ca o punte: un braț se leagă de celula imunitară, celălalt de celula canceroasă, aducându-le fizic aproape una de alta. Dar nu doar atât: prin modul în care anticorpul se leagă de celula imunitară, el poate rearanja proteinele de pe suprafața acesteia, concentrându-le într-un punct și amplificând semnalul de activare.
Gândește-te la asta ca la diferența dintre a striga „foc!" într-o sală aglomerată versus a strânge toți oamenii într-un grup și a le arăta focul direct. Semnalul e același, dar impactul e incomparabil. Davis spune că aceste molecule pot „trimite un semnal foarte puternic celulei imunitare să se activeze și să ucidă cancerul". Dar, și asta e partea pe care jurnaliștii de știință o uită mereu să o menționeze, cercetarea e în fază incipientă. Davis însuși recunoaște: „Ar putea produce ceva care în cele din urmă să fie testat pe pacienți." Acel „ar putea" e cuvântul cheie.
Și mai e o problemă. Există multe tipuri diferite de molecule pe care le-ai putea rearanja pe suprafața celulei imune. Davis recunoaște cu o onestitate rară în lumea academică: „Nu am nicio idee reală despre care ar fi bune de vizat și care nu. Momentan, strategiile pun pariuri multiple." Adică: știm că rearanjarea moleculelor funcționează în principiu, dar nu știm care configurație e optimă. E ca și cum ai fi descoperit că poți acorda un pian, dar nu ai partitura. Zeci de startup-uri lucrează pe variante diferite ale acestei abordări, fiecare sperând să nimerească combinația câștigătoare.
De ce vecinul tău nu face gripă și tu stai în pat o săptămână
Davis a abordat și o temă care, pentru mine, e una dintre cele mai subestimate din biologie: variabilitatea imunitară individuală. Dintre toate genele umane, cele care variază cel mai mult de la o persoană la alta nu sunt cele responsabile de culoarea ochilor, de înălțime sau de structura osoasă. Sunt genele sistemului imunitar, în special cele ale complexului major de histocompatibilitate (MHC), cunoscut și ca HLA la oameni.
Asta înseamnă că doi oameni care trăiesc în aceeași casă, mănâncă aceeași mâncare și respiră același aer pot răspunde radical diferit la aceeași infecție. Unul face o răceală ușoară, celălalt ajunge la spital. „Poate crezi că nu ai făcut suficient sport, că nu ai mâncat corect, că ești prea stresat", spune Davis. „În realitate, e posibil să fi moștenit un set particular de gene imunitare care te fac mai bun sau mai slab la combaterea acelui tip de boală." Nu există o ierarhie a sistemelor imunitare. Nu e unul mai bun ca altul, în general. E doar unul mai potrivit pentru un anumit patogen.
Diversitatea asta imunitară e, de fapt, o strategie evolutivă de specie. Dacă toți oamenii ar avea aceleași gene imunitare, un singur patogen suficient de viclean ar putea șterge întreaga populație. Diversitatea garantează că, orice boală ar apărea, cineva din grup va fi rezistent la ea. E un fel de asigurare colectivă, plătită cu moneda genetică a fiecăruia dintre noi.
Implicația practică e că medicina personalizată imunitară, adică tratamente adaptate profilului tău imunitar unic, rămâne un obiectiv de viitor. Davis recunoaște că, deși unele companii lucrează la abordări personalizate, capacitatea de a exploata cu adevărat sănătatea imunitară individuală e încă departe. Ceea ce nu-l împiedică să tragă un semnal de alarmă despre sfaturile simpliste de „îmbunătățire a imunității" care circulă pe internet și în farmacii.
Vitamina C, stresul și Nobel-ul care a mințit
Davis a avut curajul să atace două vaci sacre ale sănătății populare. Prima: vitamina C. Ideea că vitamina C previne sau scurtează răcelile a fost popularizată de Linus Pauling, chimist american care a câștigat două Premii Nobel, unul pentru chimie în 1954 și Premiul Nobel pentru Pace în 1962. Pauling a devenit, în anii '70, un evanghelist al megadozelor de vitamina C, susținând că aceasta poate vindeca totul, de la răceli la cancer. Davis e direct: „Pauling a selectat tendențios dovezile." Meta-analizele moderne arată un efect minim al vitaminei C asupra duratei răcelilor, de ordinul a câteva ore, și niciun efect semnificativ asupra prevenirii lor.
A doua vacă sacră: stresul. Hans Selye, descris adesea ca „părintele cercetării stresului", a demonstrat că stresul produce efecte fizice reale în organism. Descoperirea rămâne validă. Dar Davis a subliniat un detaliu pe care puțini îl știu: Selye a primit finanțare de la industria tutunului, care avea tot interesul să promoveze ideea că bolile sunt cauzate de stres, nu de fumat. Nu înseamnă că stresul nu afectează imunitatea. Înseamnă că trebuie să întrebăm mereu: cine a plătit pentru studiu? Și ce interes avea finanțatorul?
Mesajul lui Davis e simplu dar incomod: de fiecare dată când auzi un sfat despre sănătatea imunitară prezentat ca un adevăr absolut, uită-te la dovezi. Nu la titlu, nu la autoritate, ci la date. Câți pacienți? Ce grup de control? Cine a finanțat? Într-o epocă în care suplimentele alimentare sunt o industrie globală de peste 150 de miliarde de dolari, scepticismul nu e cinism, ci igienă intelectuală.
Unde e România în toată povestea asta
Aici trebuie să coborâm din turnul de fildeș al Imperial College și să privim realitatea de acasă. România cheltuie sub 0,5% din PIB pe cercetare și dezvoltare, conform datelor Eurostat din 2025, comparativ cu media UE de aproximativ 2,2%. La acest nivel de finanțare, nu discutăm despre nanomedicină sau microscoape cu rezoluție sub limita difracției. Discutăm despre laboratoare care nu au reactivi suficienți pentru experimentele de rutină.
Și totuși, România are o tradiție imunologică pe care puțini o cunosc. Victor Babeș, cel al cărui nume îl poartă spitalul de boli infecțioase din București, a fost unul dintre pionierii microbiologiei mondiale la sfârșitul secolului al XIX-lea. Institutul Cantacuzino, fondat în 1921, a fost timp de decenii un centru de excelență în producția de vaccinuri și seruri. Astăzi, Cantacuzino produce vaccin BCG și încearcă să-și recapete relevanța, dar cu bugete care fac dificilă orice cercetare de frontieră.
Prof. dr. Lorelei Irina Brașoveanu, cercetător la Institutul de Virusologie „Ștefan S. Nicolau" din București, a declarat într-un interviu recent pentru TVR că „imunologia românească are oameni excelenți, dar lipsa finanțării cronice ne ține la distanță de cercetarea de vârf. Avem doctoranzi care publică în reviste internaționale, dar nu au acces la echipamentele necesare pentru a face experimentele pe care le-ar putea face." E o situație pe care o cunosc bine: cercetători români din diaspora publică în Nature și Science, dar nimeni de acasă nu le știe numele.
Imunoterapia cancerului, domeniul în care descoperirile lui Davis ar putea avea cel mai mare impact, e disponibilă în România, dar cu limitări semnificative. Conform datelor CNAS din 2025, tratamentele cu inhibitori de checkpoint imunitar (pembrolizumab, nivolumab) sunt decontate pentru anumite tipuri de cancer, dar accesul variază enorm între centre universitare și spitalele județene. Un pacient din Cluj sau București are șanse incomparabil mai mari de a primi imunoterapie decât unul din Vaslui sau Teleorman. Când Davis vorbește despre „anticorpi reinginerizați" care ar putea revoluționa tratamentul cancerului, e bine să ne amintim că în România, provocarea imediată nu e redesignarea anticorpilor, ci asigurarea accesului la anticorpii care există deja.
Asta nu înseamnă că cercetarea de bază nu contează pentru noi. Dimpotrivă. Fiecare descoperire despre cum funcționează sistemul imunitar la nivel nanometric se traduce, în 10-15 ani, în terapii mai ieftine, mai precise și mai accesibile. Așa cum de-extincția rescrie regulile biologiei, nanoimunologia rescrie regulile medicinei. Dar pentru ca România să beneficieze de aceste terapii, trebuie să investească acum în infrastructura care le va face posibile: laboratoare, echipamente, și mai ales oameni.
Ce știm, ce nu știm și ce ne prefacem că știm
Să recapitulăm cu onestitate. Ce știm: celulele imunitare au structuri nanometrice pe care abia acum le putem vedea. Sinapsele imunologice sunt puncte de contact complexe unde se iau decizii de viață și de moarte celulară. Anticorpii reinginerizați pot, în laborator, să amplifice semnalele de activare ale celulelor imunitare. Variabilitatea genetică a sistemului imunitar e mult mai mare decât cea a oricărui alt sistem din corp.
Ce nu știm: care configurație moleculară e optimă pentru a face celulele imunitare mai eficiente contra cancerului. Dacă rezultatele din laborator se vor traduce în terapii funcționale la pacienți. Cât va dura drumul de la experimentele actuale la un medicament aprobat. Davis însuși admite că „pun pariuri multiple" și că nu știe care va funcționa.
Ce ne prefacem că știm: că imunoterapia va rezolva cancerul. Că vitamina C ne protejează de răceli. Că stresul e singurul vinovat pentru bolile noastre. Că un supliment de pe raftul farmaciei poate „stimula" un sistem imunitar ale cărui gene sunt fixate din momentul concepției. Industria wellness-ului vinde certitudini acolo unde știința oferă probabilități. Iar diferența dintre cele două e, adesea, diferența dintre sănătate și iluzie.
Cercetarea lui Davis e fascinantă tocmai pentru că e sinceră în privința limitelor ei. Într-o lume în care fiecare studiu preliminar e prezentat ca „revoluționar" de departamentele de PR ale universităților, un cercetător care spune „nu știu care molecule trebuie vizate" e o gură de aer proaspăt. Știința nu avansează prin certitudini, ci prin întrebări bine puse și instrumente suficient de bune pentru a căuta răspunsuri. Microscoape noi ne-au arătat degete invizibile pe celulele imunitare. Acum trebuie să înțelegem ce fac acele degete, de ce, și cum le putem folosi. E un drum lung. Dar cel puțin acum știm că drumul există.
Iar pentru România, lecția e una pe care o repetăm ca un disc zgâriat, dar care nu devine mai puțin adevărată prin repetiție: fără investiție în cercetare, vom fi mereu consumatori de descoperiri făcute în altă parte, nu participanți la ele. Victor Babeș a dovedit că se poate și de aici. Întrebarea e dacă mai vrem.
inspired by: Scientists Are Starting t... »
Povestește știința ca pe o aventură. Face accesibile cele mai complexe descoperiri fără să sacrifice acuratețea.
Ai putea citi și
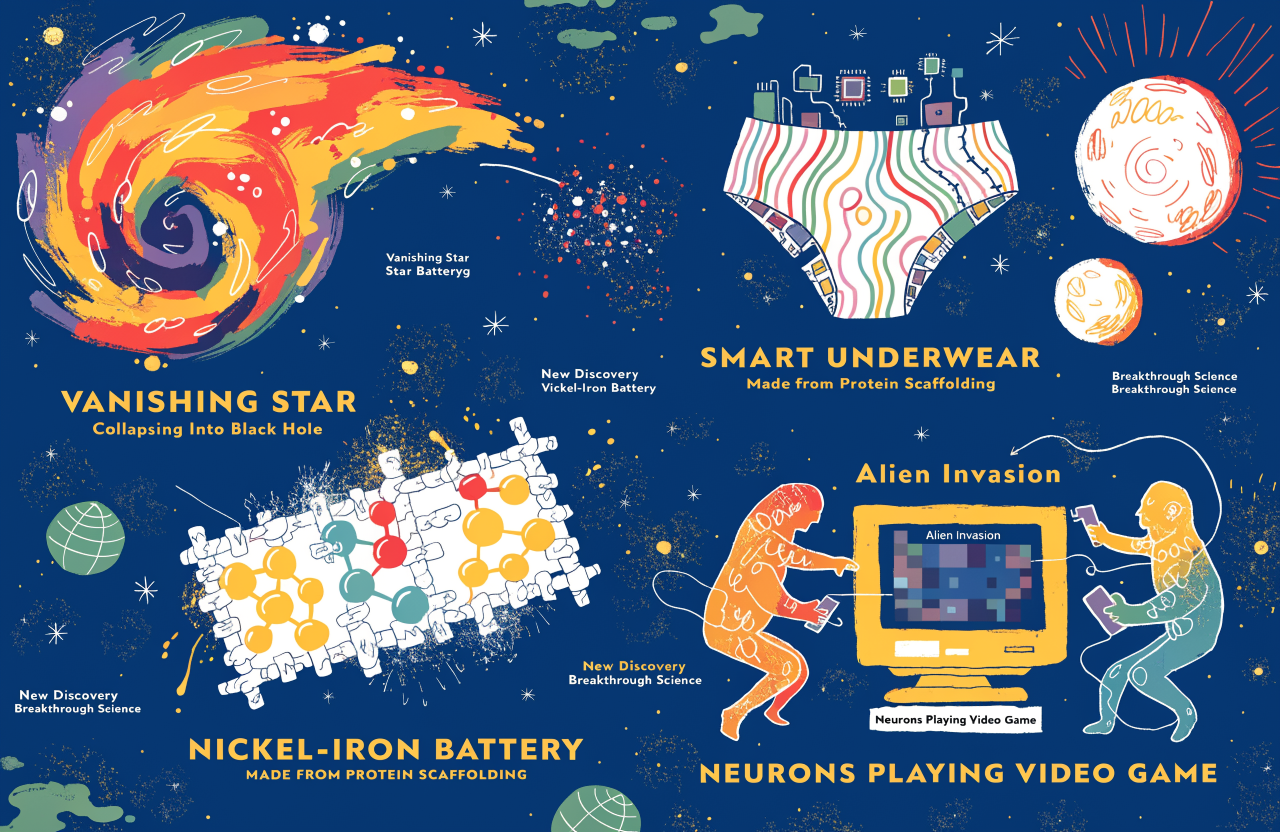
Bateria lui Edison, o stea dispărută și chiloți inteligenți: știința pe care aproape ai ratat-o în februarie
Șase descoperiri din februarie 2026 care au trecut aproape neobservate: de la o baterie de acum 120 de ani reinventată cu proteine de vită, la o stea care a devenit gaură neagră fără să explodeze.
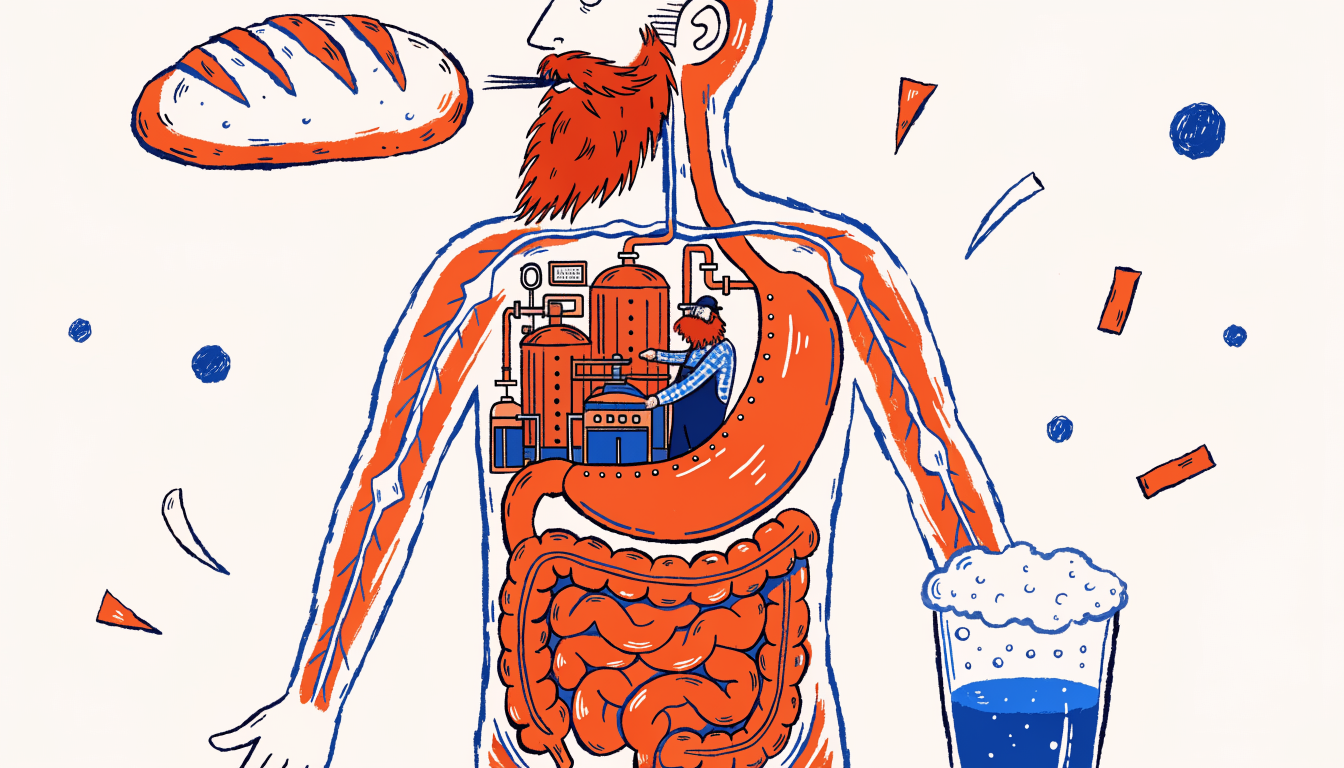
Beat Fără Să Bei
Sindromul auto-berărie: când stomacul tău decide să devină fabrică de alcool — și nimeni nu te crede

Hobbiții Au Murit de Sete
Cum seceta și un vulcan au pus capăt celor mai mici oameni din istorie — iar noi repetăm aceeași greșeală
